El infarto agudo de miocardio, conocido también como ataque al corazón, es la necrosis o muerte de una porción del músculo cardíaco que se produce cuando se obstruye completamente el flujo sanguíneo en una de las arterias coronarias. Infarto significa “necrosis por falta de riego sanguíneo”, con agudo se refiere a “súbito. Desde el punto de vista de la atención clínica, el infarto agudo de miocardio reúne todos los requisitos para ser considerado una verdadera urgencia médica con serio riesgo vital.
Es una de las principales causas de morbilidad y mortalidad en el mundo. Diversos investigadores afirman que el origen de estas enfermedades se debe a una gran cantidad de factores de riesgos modificables y no modificables asociados al desarrollo de eventos cardiovasculares como: hipercolesterolemia, hipertensión arterial, diabetes, sedentarismo, aterosclerosis, tabaquismo, estrés, edad, sexo y alteraciones genéticas. Cuantos más factores de los nombrados se tengan, más riesgo hay de padecer enfermedades cardiovasculares.
Los síntomas de que estamos delante de un infarto agudo de miocardio son:
- Dolor torácico agudo que se localiza habitualmente en el centro del pecho. Este tipo de dolor suele compararse a una sensación de gran peso o de opresión en el pecho.
- Dolor que se desplaza o irradia hacia otras zonas del cuerpo. Es habitual que el dolor se irradie hacia el brazo izquierdo, pero también puede hacerlo a ambos brazos, a la mandíbula, al cuello, a la espalda e incluso al abdomen. En las mujeres se ha observado que la irradiación del dolor es más atípica y puede presentarse en forma de dolor abdominal.
- Dificultad respiratoria.
- Intensa sensación de ansiedad.
- Visión borrosa, mareo y percepción de «luces».
- Sudoración, náuseas o vómitos.
- Sensación subjetiva de gravedad.
La intensidad del dolor puede ser muy variable de unas a otras personas; para muchas es un dolor muy severo que describen «como si tuvieran una losa sobre el pecho». Pero no es así en todos los casos y hay personas que describen sus síntomas como los de una «indigestión». Los ancianos, las mujeres y algunas personas que presentan enfermedades como la diabetes pueden tener síntomas menos llamativos o apenas perceptibles. La intensidad del dolor no es lo más importante para detectar que se está produciendo un infarto. Lo fundamental es el conjunto de los síntomas que se produce.
¿Cómo actuar ante un posible infarto?
Ante una sospecha de infarto hay que actuar en forma inmediata, ya que cuando se produce un infarto el tiempo es crucial y en cómo se actúe estará la clave para hacer la diferencia entre la vida y la muerte. A tal efecto, se reconocieron cinco pasos fundamentales que deberían cumplir todas aquellas personas desde que perciben los primeros síntomas hasta la llegada de la ambulancia:
- Reconocer los síntomas. Como se ha comentado al definir los síntomas, el infarto suele manifestarse con dolor de pecho de comienzo brusco, que puede estar irradiado a brazos, mandíbula, espalda o la parte superior del abdomen. Sin embargo, muchas veces los síntomas son variados, por lo que se recomienda enfáticamente que, ante la presencia de cualquier dolor atípico, se piense en la posibilidad de que sea un infarto y se actúe en consecuencia
- Actuar en forma inmediata, no esperar a que los síntomas progresen. Es muy frecuente que la gente no haga nada a la espera de que desaparezcan los síntomas. Sin embargo, la mayoría de las veces, en lugar de remitir, éstos progresan. El tiempo perdido es muy valioso y empeora el pronóstico.
- Notificar inmediatamente de la situación a quienes estén cerca. Es habitual que los individuos no compartan su malestar con las personas de su entorno. Resulta prioritario notificar inmediatamente la situación a quienes estén presentes, ya que ayudarán en la realización de los pasos siguientes. También es recomendable que alguien lo acompañe luego en la ambulancia.
- Llamar al servicio de emergencias 112 o 061. El propio afectado, si es que está solo, o las personas de su entorno que ya fueron notificadas de la situación, deben comunicarse en forma inmediata con el servicio de emergencias. «Cuando ocurren los síntomas, hay que llamar urgentemente a la ambulancia y explicarle lo que está sucediendo. Es importante saber que el servicio del SUMMA 112 tiene un Código Infarto y activa inmediatamente la consulta
- Masticar una aspirina mientras aguarda la llegada de la atención médica. Existe consenso internacional en que masticar una aspirina en esta situación, por sus efectos como antiagregante plaquetario, puede representar una pequeña ayuda para comenzar el proceso de desobstrucción del trombo que seguramente está impidiendo el flujo normal de sangre al corazón.
El Código Infarto tiene por objetivo fundamental la aplicación de estrategias de reperfusión para el tratamiento del Infarto de Miocardio mejorando significativamente la evolución de los pacientes reduciendo la mortalidad en fase aguda y disminuyendo el alcance del infarto y de la probabilidad de desarrollar una insuficiencia cardíaca.
El SUMMA 112 juega varios papeles esenciales dentro del Código Infarto; por un lado, la detección ya desde el propio Centro Coordinador en la atención telefónica del médico regulador y la gestión del recurso de emergencia. En el caso de encontrarse el paciente en un centro sin angioplastia primaria, es el SUMMA 112 quien coordina la activación del código y traslado en las mejores condiciones desde su Mesa de Enfermería, además de poner a disposición los recursos móviles y la atención sanitario in situ tanto mediante los recursos móviles como en nuestros SUAP o en el CUE y posterior traslado coordinado por la mesa de enfermería para acudir al centro idóneo a esta patología.
El SUMMA 112, dentro del Código Infarto de la Comunidad de Madrid, desarrolla varios papeles, desde la detección precoz de los síntomas a través de la regulación médica de la llamada recibida a través de 061 o el 112, el envío del recurso sanitario adecuado, la asistencia in situ con unidades móviles o en los SUAP o CUE hasta la activación del código y coordinación con los hospitales con sala de hemodinámica, con el fin de que el paciente sea recibido en el hospital idóneo para esta patología y que a su llegada este todo dispuesto. De hecho, en un importante número de ocasiones el equipo del SUMMA 112 deja al paciente en la propia sala de hemodinámica del centro hospitalario, reduciendo drásticamente los tiempos y contribuyendo a una pronta recuperación.
Los Desfibriladores Semiautomáticos (DESA)
Los desfibriladores semiautomáticos, se han convertido en grandes aliados para atender casos de paradas cardiorrespiratorias. Los DESA han aumentado en nuestro país cerca de un 50% en los últimos años gracias a normativas de las diferentes comunidades autónomas, muchas de ellas obligan a la instalación de estos desfibriladores en espacios públicos; como gimnasios, centros educativos, áreas de transporte, etc.
Por ello, se insiste tanto en la necesidad de poner a disposición de la ciudadanía cuantos más desfibriladores de uso público, mejor. Los DESA ubicados en comunidades de vecinos, por ejemplo, son un gran ejemplo de una rápida asistencia desde el mismo hogar, al igual que instalaciones en la vía pública. Personalmente aconsejé a la Parroquia de San Carlos Borromeo en mi pueblo, Villanueva de la Cañada donde suelo acudir, la adquisición y entrenamiento de uno de estos aparatos.
La muerte súbita o parada cardiaca es un problema que ocurre de forma inesperada y con relativa frecuencia en España. En muchos casos esto ocurre porque el corazón se para como consecuencia de una arritmia letal. El reconocimiento rápido de la situación y el uso precoz de un desfibrilador es esencial para revertir esta situación. El tiempo es vital en una persona que sufre una parada cardiaca, puesto que cada minuto que pasa sin que iniciemos las maniobras de RCP y uso del desfibrilador se reducen las posibilidades de supervivencia un 10%. De ahí que el Consejo Español de Resucitación Cardiopulmonar, la Sociedad Española de Cardiología y otras sociedades científicas aboguen por la instalación de más dispositivos de este tipo en lugares públicos.
Teniendo en cuenta que el 80% de los casos ocurren en domicilios o en la vía pública solo es posible ayudar a estas personas de forma inmediata mediante el uso del DESA por parte de los testigos o primeros intervinientes. La rapidez es un factor esencial para aumentar el índice de supervivencia ante una parada cardiaca. El retraso en comenzar las maniobras de RCP o el uso del desfibrilador ocasiona daño neurológico y las secuelas pueden ser irreversibles. La mayoría de las paradas cardiacas extrahospitalarias, desafortunadamente, no sobreviven antes de llegar al hospital.
Por ello es imprescindible el conocimiento sobre reanimación cardiopulmonar básica, además del uso de estos dispositivos. Si el uso de este tipo de desfibriladores se produce en los 3 minutos después del paro cardiaco la supervivencia aumenta un 73% y si se utiliza en menos de 5 minutos las posibilidades se incrementan hasta el 50%.
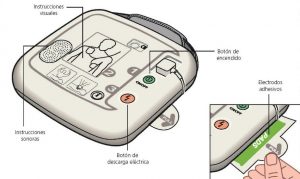
¿Cómo se usa un DESA?
- Solicita ayuda. Llama al 112 o personas cercanas al lugar.
- Una vez dispongamos del DESA debemos descubrir el pecho de la víctima y colocar los parches adhesivos que encontraremos en el interior del DESA. Es importante que no dejemos de realizar RCP mientras hacemos esta maniobra.
- Una vez colocados los parches adhesivos sigue las instrucciones visuales/sonoras del DESA. En el caso de aplicar una descarga, el DESA nos informará y nos dirá que pulsemos una luz roja intermitente para llevarla a cabo.
- Tras aplicar la descarga continúa con las maniobras de RCP
Las maniobras de reanimación cardiopulmonar – RPC.
La reanimación cardiopulmonar o reanimación cardiorrespiratoria, más conocida como RCP, en su definición más académica indica que es un conjunto de maniobras temporales y normalizadas intencionadamente destinadas a asegurar la oxigenación de los órganos vitales cuando la circulación de la sangre de una persona se detiene súbitamente, independientemente de la causa de la parada cardiorrespiratoria. Con esta maniobra de RCP se restablece la circulación sanguínea.
De este modo, la reanimación cardiopulmonar debe practicarse sobre toda persona en parada cardiorrespiratoria, cuyos síntomas son:
- No responde: la persona no se mueve espontáneamente, no reacciona ni al tacto ni a la voz
- No respira: no se observa ningún movimiento respiratorio.
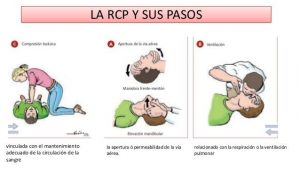
Una vez comprobado el estado de la persona se actúa sobre los siguientes pasos:
- Si puedes, pide ayuda sin abandonar a la víctima y colócale en posición de reanimación: Boca arriba con brazos y piernas alineados sobre una superficie rígida y con el tórax al descubierto.
- Abre la vía aérea: Coloca una mano sobre la frente y con la otra tira del mentón hacia arriba, para evitar que la lengua impida el paso del aire a los pulmones.
- Comprueba si la víctima respira normalmente manteniendo la vía aérea abierta: Ver, oír, sentir durante no más de 10 segundos.
Si la víctima respira: Colócala en posición lateral de seguridad (PLS), llama a 112 o busca ayuda, comprueba periódicamente que sigue respirando.
Si la víctima no respira: pide ayuda, llama al 112 o pide a alguien que lo haga e inicia 30 compresiones torácicas en el centro del pecho.
- Realiza 2 insuflaciones con la vía aérea abierta (frente-mentón) y la nariz tapada. Si el aire no pasa en la primera insuflación, asegúrate de estar haciendo bien la maniobra frente-mentón y realiza la segunda insuflación, entre o no entre aire.
- Alterna compresiones – insuflaciones en una secuencia 30/2 (30 compresiones y 2 insuflaciones) a un ritmo de 100 compresiones por minuto.
- Arrodíllate junto al cuello y los hombros de la persona.
- Coloca la palma de una mano en el centro del pecho de la persona, en el esternón.
- Coloca la otra mano sobre la anterior. Mantén los codos derechos y posiciona los hombros directamente arriba de las manos.
- Usa el peso de la parte superior del cuerpo (no solo los brazos) para presionar (comprimir) el pecho con fuerza al menos unos 5 cm, pero no más de 6 cm. Presiona con firmeza a un ritmo de 100 a 120 compresiones por minuto.
- Si no estás capacitado en reanimación cardiopulmonar, continúa haciendo las compresiones en el pecho hasta que notes signos de movimiento o hasta que el personal médico de urgencia tome el control. Si estás capacitado en reanimación cardiopulmonar, abre las vías respiratorias y proporciona respiración de rescate.
- No interrumpas hasta que la víctima inicie respiración espontánea, te agotes y si es el caso que alguien te reemplace o llegue ayuda especializada.
Finalmente, unas últimas reflexiones que no deberían pasarse por alto.
Amable lector: Ojalá nunca te veas en tener que presenciar una situación como esta. Más allá de un artículo de divulgación, principalmente he querido proporcionarte unos conocimientos básicos de socorrismo que pueden significar la diferencia entre la vida y la muerte. Todo el mundo debería que ser capaz de hacer una Reanimación Cardiopulmonar Básica (RCP). No es difícil recordando lo aquí expuesto. No son excusa para no actuar ni la ignorancia ni los escrúpulos.
Si alguna vez te es útil lo aquí expuesto, será un gran éxito para todos: primero, para la persona a la que habréis salvado la vida, después, para vosotros, sus salvadores y en último término también para mí, aunque yo no sabré que lo habéis logrado, porque como dice el Talmud: “Quien salva una vida salva al universo entero”. Dar vida es el mayor regalo que se puede dar en este mundo.
Gracias por leerme.

Albert Mesa Rey | Escritor